厚生労働省の平成28年「国民健康・栄養調査」によれば、「糖尿病が強く疑われる者」は約1,000 万人と推計され、平成9年以降増加しています。また、「糖尿病の可能性を否定できない者」も約1,000 万人と推計されています。糖尿病により目にも合併症を生じますが,そのうち最も重要なのは糖尿病網膜症で,糖尿病腎症,糖尿病神経症とともに糖尿病の3大合併症とされています。
網膜は,カメラでいえばフィルムに相当する部分で,明るさや色を感じる神経からできている膜です。糖尿病網膜症では高血糖を原因として網膜の毛細血管が障害されるために,血管から血液成分の漏れや,出血を起こし網膜のはたらきが低下します。網膜症が進行すると,さらに新生血管と呼ばれる病的な血管や,新生血管を含んだ増殖組織を生じ,最も重症の場合には失明に至ります。
糖尿病網膜症の怖さは,その初期から中期にかけての段階では目が痛い,かゆい,かすむといった自覚症状がないままに進行することです。そしてある日突然に「“すす”のようなものが散って見える」とか「ベールがかかってかすんで見える」といった症状で眼科に受診し,すでに進行した網膜症であることを指摘されることも決してまれではありません。
糖尿病の患者さん全員が網膜症になるわけではありません。網膜症は糖尿病を発症したのち,血糖のコントロールが不十分な場合に7,8年から10年と経つうちにじわじわと発症してきます。
厚生省の調査結果によれば,糖尿病になって25年を経過するころには,80%の患者さんが網膜症を合併しています。網膜症の進行の早さには個人差が大きいのですが,一般的に言って,比較的若い40〜50歳台までの方では進行が早いことが多く,十分注意しなければなりません。
糖尿病網膜症の診断や管理のために重要なのは散瞳(さんどう)による眼底検査と,蛍光眼底造影検査です。
散瞳剤を点眼し20−30分経つと眼底がよく観察できるようになります。散瞳するとその後4−5時間のあいだ瞳孔が開いた状態になるため,まぶしくてものの見え方がぼやけてしまいます。眼底検査の予定や可能性がある場合,運転は避けるべきでしょう。
糖尿病網膜症の進行の度合いの判定や,治療方針を考えるに際しては,さらに詳細に網膜の状態を知るために蛍光眼底造影検査を行います。やはり散瞳したのち,フルオレセインという黄色の蛍光色素を造影剤として腕の静脈から注射して,網膜および網膜血管の状態を撮影します。この造影検査を行った日は尿が黄色くなり,皮膚も黄色くなります。
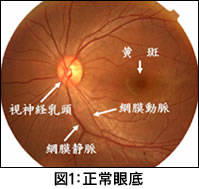 糖尿病網膜症は,新生血管からの出血や,増殖組織による牽引性の網膜剥離により失明やそれに近い視力障害を起こす可能性がある「増殖網膜症」と,高度な視力障害をすぐには起こす可能性の少ない非増殖網膜症に分けられます。 糖尿病網膜症は,新生血管からの出血や,増殖組織による牽引性の網膜剥離により失明やそれに近い視力障害を起こす可能性がある「増殖網膜症」と,高度な視力障害をすぐには起こす可能性の少ない非増殖網膜症に分けられます。さらに非増殖網膜症を増殖網膜症に進行する可能性の高い「増殖前網膜症」と,増殖網膜症に進行する可能性が未だ少ない「単純網膜症」に分けることができます。 また,網膜症の進行に並行して,網膜の中心で視力のもとになる“黄斑”(図1)に影響し視力を著しく低下させる「黄斑症」が起こる可能性が高くなります。 |
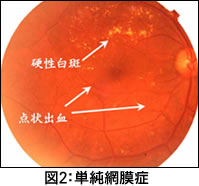 ■単純網膜症(図2)この時期には自覚症状がなく,視力に影響がない場合も多くみられます。網膜症発症の最初の段階で,網膜の血管の所々に障害をきたし,小さな出血(点状出血)や血液中のたんぱく質や脂質の沈着物(硬性白斑),毛細血管がこぶのように膨らんだ形の毛細血管瘤などが現れます。 |
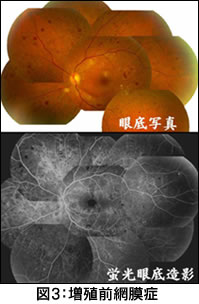 ■増殖前網膜症(図3)単純網膜症の所見に加えて網膜細小血管の拡張や走行の異常,また軟性白斑というシミ状の変化もみられるようになります。蛍光眼底造影検査を行うと,血管閉塞領域が進行しており,網膜に血液が流れず虚血状態となっています。 危険な状態ですが,この段階でも必ずしも視力には影響がない場合も多くみられます。 |
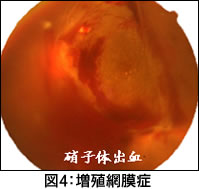 ■増殖網膜症(図4)虚血状態におちいった部分に酸素や栄養を送り込もうとして新生血管が伸びてくる段階です。新生血管が発生した時点で増殖網膜症に進行したと判定されます。この新生血管は本来の網膜血管に比べて,血管壁がたいへん脆く容易に破れて眼内に出血を起こしてきます。 出血が眼球内部に拡がってくると(硝子体出血),急激な視力低下を生じます。 やがて増殖組織が形成されてくると増殖組織の牽引により牽引性網膜剥離を生じ,視力低下は永続的なものへとなってゆきます。 |
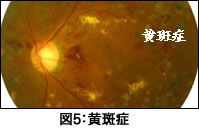 ■黄斑症(図5)黄斑症では,網膜の中心であり色や形を感じ取る細胞が多く視力が鋭い黄斑部に血管障害が起こり,浮腫(むくみ)などが生じ,視力が低下します。網膜症が進行すると黄斑症も伴うことが多くなります。黄斑症の場合には,たとえ黄斑以外の網膜症が軽症だとしても,視力は著しく低下してしまいます。 黄斑症の病態に対して近年では抗VEGF薬であるルセンティスやアイリーアの硝子体内注射が視力改善や黄斑浮腫軽減に有効であることが数多く報告されています(即効性・視力維持効果あり)。治療抵抗例では他方の抗VEGF薬へのスイッチも検討します。 |
糖尿病の最も基本的な治療は血糖コントロールです。
網膜症の初期段階で良好な血糖コントロールを行えば,進行を最小限にくい止めることができます。
単純網膜症の初期であれば,血糖のコントロールで障害の進行を抑制することも可能で,出血が消失することもあります。
単純網膜症から増殖前網膜症に至った場合に,網膜毛細血管の閉塞領域や,網膜血管透過性亢進がみられる領域にたいしこの治療をおこないます。
網膜光凝固治療では,瞳孔を通してエネルギーの高い,集光性のよいレーザー光を治療したい網膜の部位に照射する方法です。
光エネルギーが網膜の組織に吸収され,熱エネルギーに変わりたんぱく質は凝固します。
糖尿病網膜症の網膜光凝固治療法には二つの方法があり,ひとつは局所網膜光凝固といって,網膜血管から血液成分が漏れ出て,網膜が腫れた場所(浮腫)だけを凝固する方法で,もうひとつは汎網膜光凝固といって,網膜の中心部である黄斑部を除いて網膜全体を凝固する方法です。
網膜光凝固治療により浮腫の状態が改善したり,新生血管が消えたりしても自覚的には何の変化も無かったり,むしろこの治療前よりも見え方が悪化する場合も少なくありません。
しかし,自覚症状にかかわらず,適切な時期にこの治療を受けることで失明と言う最悪の事態をかなり高い確率で予防できるため必要な治療です。
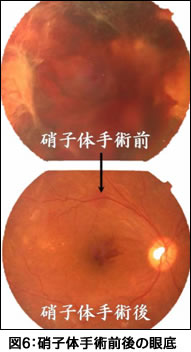 ■硝子体手術(図6)増殖網膜症にみられる硝子体出血,牽引性網膜剥離などに対して,硝子体出血,増殖組織を取り除く治療です。 また,黄斑症に対して網膜浮腫を軽減させます。多くの場合病状が改善しますが,完全な視力回復は難しいのが現状です。 視力回復のためには適切な時期に手術を受けることが大切になります。 |
糖尿病網膜症は,発症しても初期には自覚症状が乏しいために,重症化してから眼科に受診される方や,受診が遠のいて適切な時期に治療が受けられず,重篤な視覚障害を来してしまう方が少なくありません。
網膜症を早期に発見し,その進行を最小限にするためには,糖尿病と診断されたら同時に眼科に受診し,その後も定期的に眼底検査を受けることが最重要です。