 白内障とは,目の中でレンズの役割をしている本来は透明な水晶体がにごり,視力が低下する病気です。
白内障とは,目の中でレンズの役割をしている本来は透明な水晶体がにごり,視力が低下する病気です。
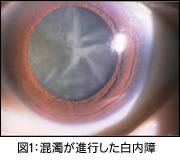
水晶体は瞳孔のすぐ後ろにあって,外から入ってくる光を屈折させカメラのフィルムに相当する網膜に像を結ぶ役割をしています。直径が約9mm,厚みは約4mmのレンズで,ふくろ(水晶体嚢)に包まれています。水晶体のにごり(混濁)が強くなると,瞳孔部分が白く見えるため,“しろそこひ”という呼び名があります。
白内障は,先天性のものや,薬物の副作用によるもの,また放射線によるものなど様々な原因により生じますが,最も多いのは加齢に伴うものです。60歳代後半からは症状のあるなしにかかわらず,大部分の人には何らかの混濁が水晶体に生じているとされています。
水晶体の混濁の程度にもよりますが,視力低下や,もやがかかったように見える,明るい場所ではまぶしさのために見えにくくなる,ものがぼけて重なって見える,などの症状がみられます。
治療には,点眼薬(目薬)・内服薬・手術があります。
点眼薬や内服薬による薬物治療はいったん進行した白内障に対する有効性はあまり期待できず,水晶体の混濁が比較的軽い場合に進行を遅らせるための治療と考えていただければと思います。
水晶体の混濁が進行し,視力低下の自覚が強くなってきた場合には,白内障手術による視力改善について検討することになります。
手術の時期に関しては,ご自身の生活上の必要性に照らして考えてゆく問題であり単に視力検査での視力の数値のみを根拠に決めるべきではない,というのが白内障手術の技術が進歩した現在の一般的な考え方です。
例を挙げると,視力が1.0以上ある場合でも,職業的な必要性(運転や,精密作業など)から早期に手術を行うことも決してまれではありません.
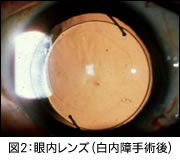 特別な場合を除き,目だけの麻酔(局所麻酔)で手術は可能です。
特別な場合を除き,目だけの麻酔(局所麻酔)で手術は可能です。※多焦点眼内レンズについて
当院は多焦点眼内レンズを用いた白内障手術(水晶体再建術)に対応しています。ご希望の場合はご相談ください。
多焦点眼内レンズは、単焦点眼内レンズに比べ、暗所(夜間)で光を眩しく感じたり(グレア)、光の周辺に輪がかかって見えたり(ハロー)、ぼやけて見えること(コントラストの低下)が起きやすくなります。
多焦点眼内レンズを挿入予定で手術をしても、後に述べる「後嚢破損」が起こった場合には、多焦点眼内レンズが挿入できないことがあります。その時には、単焦点眼内レンズに変更あるいは、眼内レンズ挿入を中止します。眼内レンズを入れない場合、後日別のタイプの眼内レンズ挿入を検討します。
手術後、眼内レンズの偏位や乱視によって裸眼視力が不良で追加矯正が必要になったときには、メガネ処方が必要となる可能性があります。
近年、乱視度数の加わった多焦点眼内レンズ(トーリックレンズ)が認可されたことにより、手術の対象は以前より拡大しています。
手術手技の向上・手術設備の進歩により,現在,白内障手術は眼科手術のなかでも最も安全性の高い手術のひとつとなっています。
白内障手術を外来通院で、いわゆる日帰り手術で行うことが多くなってきています。これは現在の白内障手術が、以前と比べ小さな切開(2.5ミリメートルあるいはそれ以下)でも行うことができ、長時間の安静の必要性もなくなってきたこと、つまり手術の技術と機器の進歩によるものです。
当院では白内障手術は日帰り手術で行っています。全身合併症などを理由として入院が必要と判断される場合には、入院可能な施設へ紹介させていただいております。
安全性の高い手術とはいえ、手術であるからには,事前に予測が困難な事態(=合併症)が起こる可能性が100%全くないというわけではありません。
以下に示すような合併症を避けるために眼科医療機関では万全の処置を行いますが,まれに高度の視力低下をきたす合併症を生じる可能性は完全には否定できないのも事実です。
合併症を生じやすい目のタイプや,あるいは全身的な背景を持っていらっしゃる場合もありますので,手術前には主治医から十分な説明を受けることをお勧めします。
■後嚢破損
手術中に水晶体嚢が破れてしまうことがあります。
破損部が小さい場合は,通常どおり眼内レンズを挿入することが可能ですが,破損部が大きいと水晶体嚢の奥にある硝子体という部分が前のほうに脱出してくるため,それに対する処置に万全を期する必要が生じてきます。
安全のためには,眼内レンズを挿入せずにいったん手術を終了し,後日,再手術により眼内レンズを挿入する場合もあります。
開院後4,900件の白内障手術を実施した時点で,眼内レンズ挿入が回避されたのは5件(0.10%)でした。
■水疱性角膜症
白内障手術前には,角膜(くろめ)の内皮細胞を検査してから手術を行いますが,時に手術後にこの細胞のいたみが大きく,角膜が水ぶくれの状態となり視力が低下することがあります。
不可逆的に角膜がにごってしまう場合には,角膜移植の適応となります。
白内障手術の技術向上により,白内障手術後の水疱性角膜症は減少しています。
■眼内炎
手術に伴い,また術後に細菌が眼球の中で増殖し強い炎症を起こして視力が低下します。
白内障手術の約0.04%~0.22%(報告により幅がありますが約500件から2500件に1例の頻度)で生じていると考えられます。
糖尿病がある方では糖尿病のない方よりも,結膜嚢内(眼球の表面~まぶたの裏側)からの細菌検出率が高いことが関連すると推測されています。